
Darmzentrum
umfassende, interdisziplinäre Behandlungskonzepte

Hierzulande ist Darmkrebs bei Männern die dritthäufigste, bei Frauen sogar die zweithäufigste Krebsart. Die Krankheit entwickelt sich langsam und bringt zu Anfang meist keine auffälligen Beschwerden mit sich. Das ist problematisch, denn je früher Darmkrebs behandelt werden kann, desto besser sind die Heilungschancen. Vorläufer (Polypen, Adenome) und sehr frühe Tumorstadien können endoskopisch bei der Darmspiegelung entfernt werden.Eine Operation kann so vermieden werden. Die wichtigste Therapiemöglichkeit bei Darmkrebs ist häufig die Operation, unterstützend muss aber bei einigen Patienten auch eine Chemotherapie und/oder Strahlentherapie hinzugezogen werden.Mit einem Kollegium verschiedenster Fachdisziplinen mit Vertretern unter anderem aus der Chirurgie, Gastroenterologie, Onkologie, Strahlentherapie, Pathologie und der Radiologie gewährleisten wir unseren Patienten umfassende, interdisziplinäre Behandlungskonzepte. Unser Ziel ist es, ein zertifiziertes Darmkrebszentrum am Klinikum Freudenstadt zu etablieren. Ein Artikel von PD Dr. René Hennig, Chefarzt der Allgemein-, Viszeral- und Gefäßchirurgie, sowie Prof. Dr. Klaus Fellermann, Chefarzt der Medizinischen Klinik I, zum Thema Darmzentrum finden Sie hier.
Leistungsspektrum
Um Patienten mit Darmkrebs ganzheitlich zu betreuen, schließen sich Spezialisten aus Chirurgie, Gastroenterologie, Onkologie, Strahlentherapie, Radiologie, Pathologie und Humangenetik zusammen.
Dabei besteht von der Vorsorge und Diagnostik bis hin zur Behandlung und Nachsorge eine enge Zusammenarbeit der Klinikärzte mit den niedergelassenen Ärzten, bei der die Untersuchungs- und Behandlungsschritte aufeinander abgestimmt werden, um die Bedürfnisse der Patienten umfassend zu erfüllen.
Folgende Untersuchungen gehören zu einem kompletten Staging (Erhebung des Tumorstadiums):
- Vollständige Darmspiegelung (Coloskopie)
- Sonografie der Leber, ggf. Kontrastmittel unterstützte Sonografie
- Bestimmung der Tumormarker CEA, CA 19-9
- CT-Thorax/Abdomen
- MRT der Leber bei v.a. Lebermetastasen in Sonografie und/oder CT
- MRT Becken nur bei Enddarmkrebs (Rektumkarzinom)
- Starre Rektoskopie und rektale Endosonografie nur bei Enddarmkrebs (Rektumkarzinom)
Bei den meisten Patienten wurde der Darmkrebs durch einen niedergelassenen Gastroenterologen diagnostiziert. Die fehlenden und erforderlichen Untersuchungen versuchen wir dann innerhalb von 48 Stunden nach Vorstellung in unserer Klinik durchzuführen, um das Tumorstadium möglichst rasch bestimmen zu können. Aus unserer Erfahrung ist das für die betroffenen Patienten und Familien sehr wichtig, um Klarheit über die Schwere des Krankheitszustandes, den weiteren Behandlungsplan und natürlich auch die Chance auf Heilung zu erhalten.
Darmkrebspatienten ohne Nachweis einer Streuung in andere Organe (keine Metastasen) können dann direkt und möglichst zeitnah operiert werden.
Eine Ausnahme besteht hier für Patienten mit Krebs im Enddarm (Rektumkarzinom), da hier zunächst eine Vorstellung in der Tumorkonferenz erforderlich ist, um festzulegen, ob primär operiert oder zunächst eine Strahlen-Chemotherapie in Vorbereitung auf die Operation durchgeführt werden soll.
Alle Patienten, bei denen der Darmkrebs bereits in andere Organe gestreut hat (z.B. Leber-, Lungenmetastasen), werden zunächst in der Tumorkonferenz besprochen, um den bestmöglichen Behandlungsplan für den Patienten gemeinsam festzulegen.
Häufig steht zunächst die operative Entfernung des Darmkrebses an erster Stelle und führt bei vielen Patienten glücklicherweise zur Heilung der Tumorerkrankung.
Die Operationen am Darm können heute meist minimal-invasiv durchgeführt werden und wir behandeln unsere Patienten nach den Prinzipien des Fast Track Konzeptes (Darmspülungen nur noch bei der Enddarmchirurgie, normales Essen nach der Operation, Mobilisation am OP-Tag, wenig bis keine Infusionstherapie, ausreichend Schmerzmittel in Form von Tabletten und Tropfen).
Je nach Lokalisation des Tumors (rechter, querer, linker Dickdarm, S-Darm, Enddarm) unterscheidet sich das operative Vorgehen. Der Tumor wird immer mit definiertem Sicherheitsabstand und unter Mitnahme der dazugehörigen Lymphknoten entfernt, um eine spätere Streuung (Metastasierung) oder die Wiederkehr (Rezidiv) des Tumors zu vermeiden.
Folgende Operationen entsprechen den onkologischen Anforderungen:
- Hemikolektomie rechts mit Kompletter Mesocolischer Exzision (CME - Complete Mesocolic Excision) bei rechtsseitigem Tumor
- Erweiterte Hemikolektomie rechts bei Tumor im rechten queren Dickdarm
- Hemikolektomie links bei linksseitigem Tumor
- Erweiterte Hemikolektomie links bei Tumor im linken queren Dickdarm
- Sigmaresektion bei Tumor im S-Darm
- Tiefe Anteriore Rektumresektion mit Totaler Mesorektaler Exzision (TME) bei Tumoren des Enddarmes
Bei allen Operationen am Dickdarm wird nach Entfernung des tumorbefallenen Segmentes die Darmkontinuität durch Naht (Anastomose) wiederhergestellt.
Die Anlage eines Kunstafters (Stoma) ist dabei nicht vorgesehen. Lediglich bei Lokalisation des Tumors im Enddarm benötigen Patienten einen vorübergehenden Kunstafter (Stoma, für ca. 6 Wochen) bis zur vollständigen Heilung der maschinell erstellten Darmnaht.
Bei Invasion des Tumors in den Schließmuskel, auch nach erfolgter Strahlentherapie oder bei bestehender Inkontinenz für Stuhlgang erhalten diese Patienten einen lebenslangen Kunstafter (Stoma).
Die Lebensqualität mit einem Kunstafter ist für die meisten Patienten letztlich viel besser als ursprünglich angenommen.
Bestehen bereits bei der Erstdiagnose oder im Verlauf der Tumorerkrankung Metastasen in anderen Organen (Leber, Lunge und Bauchfell) wird das Behandlungskonzept immer im Rahmen der Tumorkonferenz interdisziplinär festgelegt. Zunächst wird mit dem Ziel der Heilung immer die vollständige Entfernung aller Tumorherde angestrebt, unter der Voraussetzung, dass dies technisch und unter Erhalt einer guten Lebensqualität auch möglich ist. Metastasen in Leber und Lunge werden, wenn möglich, mit ausreichendem Sicherheitsabstand und unter bestmöglichem Erhalt von gesundem Gewebe vollständig entfernt.
Dabei wird in Abhängigkeit von der Lage der Metastasen auch hier ein minimal-invasives Vorgehen („Schlüssellochmethode) bevorzugt.
Bei einem Befall des Bauchfells (Peritonealkarzinose) wird das Ausmaß des Tumorbefalls untersucht und bei Aussicht auf eine vollständige Entfernung aller Tumorherde eine operative Entfernung des befallenen Bauchfells vorgenommen. Ergänzt wird die Operation dann durch eine Chemotherapie-Spülung der Bauchhöhle über 60min bei 41-42°C (HIPEC), um auch für das Auge nicht sichtbare Tumorzellen abzutöten.
Bei einem Enddarmkrebs muss bei einigen Patienten in Vorbereitung auf die Operation eine Strahlen- oder Strahlen-Chemotherapie durchgeführt werden. Die Entscheidung ist abhängig von der Größe des Tumors, einer evtl. Invasion in Nachbarorgane (z.B. Harnblase, Prostata, Samenblasen, Gebärmutter, Scheide) und vom Abstand des Tumors zum Schließmuskel. Der Erhalt des Schließmuskels wird bei allen kontinenten Patienten angestrebt. Allerdings hat die onkologische Radikalität mit dem Ziel der Heilung Vorrang.
In einigen Fällen spricht der Enddarmkrebs so gut auf die Strahlen-Chemotherapie an, dass kein Tumor mehr nachweisbar ist. In diesen Fällen kann statt einer Operation eine engmaschige Beobachtung (watch & wait) erfolgen. Diese muss aber sehr sorgfältig durchgeführt werden, um eine Wiederkehr des Tumors nicht zu übersehen.
Alle chirurgisch entfernten Tumorgewebe werden zur histopathologischen Begutachtung in die Pathologie der Uniklinik Tübingen gesandt. Aus dem Ergebnis dieser Untersuchungen ergibt sich die endgültige Tumorformel (TNM-Klassifikation) und das weitere Vorgehen. [UICC-Klassifikation des Kolorektalen Karzinoms¹]
T: Größe/Ausdehnung des Darmtumors
N: Tumorbefall der LK
M: Fernmetastasen in anderen Organen
TX Primärtumor kann nicht beurteilt werden
T0 Kein Anhalt für Primärtumor
Tis Carcinoma in situ
T1 Infiltration der Submukosa
T2 Infiltration der Muscularis propria
T3 Infiltration der Subserosa (intraperitoneale Anteile), Infiltration des perikolischen, perirektalen Fettgewebes (sekundär retroperitoneale Anteile)
T4 Perforation des viszeralen Peritoneums (T4a) oder Infiltration anderer Organe/Strukturen (T4b)
NX Regionäre Lymphknoten können nicht beurteilt werden
N0 Keine regionären Lymphknotenmetastasen
N1 1–3 regionäre Lymphknoten
N2a 4–6 regionäre Lymphknoten
N2b ≥7 regionäre Lymphknoten
M0 Keine Fernmetastasen
M1a Fernmetastasen: Nur ein Organ betroffen
M1b Fernmetastasen: Mehr als ein Organ betroffen oder Peritonealkarzinose
M1c Fernmetastasen im Peritoneum, mit oder ohne Befall anderer Organe
Bei nicht metastasierten Tumoren ist die Behandlung durch die Operation in aller Regel abgeschlossen und es wird eine Tumor-Nachsorge entsprechend den Leitlinien empfohlen [ Nachsorge bei Patienten im UICC-Stadium II und III¹ ].
Bei Tumoren mit Organ- und/oder Lymphknotenmetastasen wird eine zusätzliche Chemotherapie empfohlen werden. Hier erfolgt die Vorstellung der Patientin in unserer Onkologie (Dr. Mitroshkin und Fr. Dr. Reiff),
um die Auswahl der Chemotherapeutika und Therapieschemata festzulegen.
Folgende Therapieansätze werden dabei unterschieden:
Adjuvante Chemotherapie
- ergänzend/unterstützend nach vollständiger Tumorentfernung, um evtl. noch vorhandene aber nicht nachweisbare Tumorzellen zu beseitigen
Additive Chemotherapie
- zusätzlich zu einer Operation, wenn der Tumor nicht komplett entfernt werden konnte
Palliative Chemotherapie
- wenn eine Tumorentfernung nicht mehr möglich ist und das Tumorwachstum aufgehalten oder verlangsamt werden soll
Patienten, die eine Bestrahlung, ggf. in Kombination mit einer Chemotherapie benötigen, können sich ab Juli 2020 in Horb behandeln lassen. Das Radio-Onkologie-Netzwerk (RON) unter der Leitung von PD Dr. A. Becker gewährleistet heimatnah eine hochmoderne Strahlentherapie, mit der wir in enger Kooperation zusammenarbeiten werden. PD Dr. A. Becker wird zudem an den Tumorkonferenzen regelmäßig teilnehmen.
¹ Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): S3-Leitlinie Kolorektales Karzinom, Langversion 2.1, 2019, AWMF Registrierungsnummer: 021/007OL, www.leitlinienprogrammonkologie.de/leitlinien/kolorektales-karzinom/
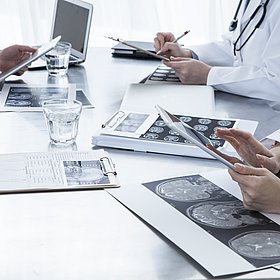
Essenziell für das Darmkrebszentrum ist die sogenannte Tumorkonferenz.
Hier kommen die Spezialisten der Chirurgie, Gastroenterologie, Onkologie, Strahlentherapie, Pathologie und Radiologie zusammen, um die Fälle sämtlicher Tumorpatienten individuell zu besprechen.
Die Tumorkonferenzen finden regelmäßig donnerstags statt und dienen zur Ausarbeitung eines optimalen Behandlungsplans für den jeweiligen Patienten.
Bei Patienten mit Krebs im Enddarm (Rektumkarzinom) ist zunächst eine Vorstellung in der Tumorkonferenz erforderlich, um festzulegen, ob primär operiert oder zunächst eine Strahlen-Chemotherapie in Vorbereitung auf die Operation durchgeführt werden soll.
Alle Patienten, bei denen der Darmkrebs bereits in andere Organe gestreut hat (z.B. Leber-, Lungenmetastasen), werden zunächst in der Tumorkonferenz besprochen, um den bestmöglichen Behandlungsplan für den Patienten gemeinsam festzulegen.
Kontakt & Sprechstunde

Fachübergreifende
Zentrumskoordinatorin
Frau Nadja Widmaier
07441 54-6230
07441 54-2622
Nadja.Widmaier@klf-net.de
Terminvereinbarungen
ausschließlich über die Chirurgische Ambulanz
DARMZENTRUM
Sprechstunde
| Di.: | 09.00-12.00 Uhr |
| 13.00-15.30 Uhr |
Ärzte & Qualifikationen

Facharzt für Allgemeinchirurgie, Viszeralchirurgie, Spezielle Viszeralchirurgie
Zusatzqualifikation Spezielle Chirurgische Intensivmedizin
Schwerpunkt:
- Minimal-invasive Chirurgie
- kolorektale Chirurgie bei Tumoren und chronisch-entzündlichen Darmerkrankungen (CED)
- chirurgische Behandlung von Metastasen in Leber, Lunge und Bauchfell
- Chirurgie an Magen und Leber
- Refluxchirurgie
- Hernienchirurgie und Behandlung der Sportlerleiste
- Chirurgie an Schilddrüse und Nebenschilddrüse
- Proktologie
- Implantation der Aszitispumpe (alfa-Pump) bei Leberzirrhose
Lehrtätigkeit:
an der Universität Heidelberg
Mitgliedschaften:
Deutsche Gesellschaft für Chirurgie (DGC)
Deutsche Gesellschaft für Allgemein- und Viszeralchirurgie (DGAV)
Bund Deutscher Chirurgen (BDC)
Deutsche Herniengesellschaft (DHG)
European Hernia Society (EHS)
Assoziation Chirurgische Onkologie (ACO)
Chirurgische Arbeitsgemeinschaft Endokrinologie (CAEK)
Chirurgische Arbeitsgemeinschaft für Coloproktologie (CACP)
Chirurgische Arbeitsgemeinschaft Adipositastherapie und metabolische Chirurgie (CAADIP)
International Federation for the Surgery of OBESITY AND METABOLIC DISORDERS (IFSO)

Facharzt für Innere Medizin und Gastroenterologie
Schwerpunkt:
- Allgemeine Innere Medizin
- Gastroenterologie und Hepatologie
- Chronisch entzündliche Darmerkrankungen
- Zertifizierte Schlaganfalleinheit
- Geriatrische Versorgung
- Onkologische Versorgung
- Diagnostikschwerpunkte Endoskopie und Sonographie
Lehrtätigkeit:
seit 2007 Lehrtätigkeit an der Universität Freiburg (apl. Prof.)
Mitgliedschaften:
Deutsche Gesellschaft für Verdauungs- und Stoffwechselkrankheiten (DGVS)
Deutsche Gesellschaft für Innere Medizin (DGIM)
Deutsche Gesellschaft für Ultraschall in der Medizin (DEGUM)
European Crohn`s and Colitis Organization (ECCO)
Kompetenznetz Darmerkrankungen

Facharzt für Innere Medizin und Gastroenterologie
Schwerpunkte:
Gastrointestinale Onkologie
Neurogastroenterologie
Mitgliedschaften:
European Society for Medical Oncology (ESMO)
Deutsche Gesellschaft für Verdauungs- und Stoffwechselkrankheiten (DGVS)
Deutsche Gesellschaft für Neurogastroenterologie und Motilität (DGNM)
Deutsche Krebsgesellschaft (DKG)
Arbeitsgemeinschaft Internistischer Onkologie (AIO)
Studien
Studien am Darmzentrum
Wir bieten bei vielen Indikationen die Möglichkeit der Behandlung im Rahmen von Studien an, was modernsten Therapiekonzepten des aktuellen wissenschaftlichen Standes entspricht. Für Krebspatienten ist die Teilnahme an einer Studie mit der Chance verbunden, frühzeitig Zugang zu innovativen Behandlungsmethoden zu bekommen, die im klinischen Alltag noch nicht erhältlich sind.
Die Auswahl geeigneter Studien für Patienten/-innen des Darmzentrums Freudenstadt erfolgt im Rahmen der Tumorkonferenz und in Absprache mit Ihrem behandelnden Arzt/Ärztin.
Derzeit nimmt unser Zentrum an folgenden Studien teil:
Studientyp: Registerstudie
Clinical research platform for molecular testing, treatment, quality of life and outcome of patients with metastatic colorectal cancer receiving systemic therapy
Status: offen
Studientyp: nicht- interventionelle Studie
Eine evidenzbasierte, prospektive Kohortenstudie zur Beobachtung des metastasierten Kolorektalkarzinoms in der Versorgungsrealität aus klinischer Sicht und Patientenperspektive
Status: offen
Studientyp: Qualitätssicherungsstudie
Indikationen: Leistenhernien, Narbenhernien, Epigastrische Hernien, Parastomale Hernien, Hiatushernien, Spieghel’sche Hernien
DGAV-StuDoQ-Registerstudien:
- StuDoQ-Kolonkarzinom
- StuDoQ-LapSigma
- StuDoQ-Rektumkarzinom
- StuDoQ-Schilddrüse
DGAV-StuDoQ (Studien-, Dokumentations- und Qualitätszentrum) ist die Initiative der Deutschen Gesellschaft für Allgemein-und Viszeralchirurgie (DGAV) zur chirurgischen Qualitätssicherung.

Kontakt:
Christina Böhringer
Study Nurse/Studiensekretariat
Zuweiser-Informationen
Informationen für Hausärzte und zuweisende Ärzte
Wir möchten gut mit den zuweisenden Kollegen der Region kooperieren und bemühen uns, Ihnen nach der Erstellung den Operationsbericht zu zufaxen, oder Sie nach der Operation / Behandlung persönlich anzurufen.
Wenn Sie einen Patienten vorstellen möchten, können Sie das in unserer Ambulanz tun. Zu einem Ambulanztermin können Sie einen Patienten jederzeit auch im Chefarztsekretariat anmelden, Tel. 07441-54-2643.
Ihre Patienten werden zur Nachbehandlungen in Ihre Obhut übergeben. Bei Problemen bitten wir Sie, uns anzurufen.






